在進行完CT檢查之后,患者都會得到這樣一張輻射劑量的報告表。
在這張表格中,我們可以獲得大部分和掃描相關的信息。與輻射劑量相關的參數主要有兩個,CTDI vol和 DLP。那么哪個是有效輻射劑量,如果不是,患者的有效輻射劑量如何計算呢?
這里,先說一些背景知識:
由于電離輻射的兩大生物學效應:確定性效應(具有較大劑量閾值才會發生,且其嚴重程度取決于受照劑量大小:如輻射導致的白內障)和隨機性效應(不存在發生效應的劑量閾值,但發生幾率與受照劑量大小有關:如誘發腫瘤與遺傳效應)的存在,輻射劑量增加對人體的危害會相應地增加。一般而言,CT 掃描比普通 X 射線檢查劑量大,照射劑量的增加導致輻射誘發癌癥等隨機效應的發生幾率增加。
2009 年,位于美國洛杉磯的Cedars-Sinai 醫療中心的一名患者在接受 CT 神經灌注掃描后出現頭發脫落現象。該醫院經過調查發現,自 2008 年 2 月開始在 18 個月內,共 206 名患者在 CT 過程中被錯誤施加高達正常劑量值8 倍的輻射劑量。為了規范 CT 檢查的行為,美國食品藥品管理局(FDA)推薦在 CT 檢查中評估患者的接受的輻射劑量。
中國衛生部于 2012 年公布新版《GBZ165-2012 X 射線計算機斷層攝影放射防護要求》,首次公布了針對不同人群、不同部位 CT 檢查的診斷參考水平。新版標準 2013 年 2 月 1 日起實施,舊版標準同時廢止。根據《防護要求》,典型成年患者 X 射線 CT 檢查頭部、腰椎和腹部的診斷參考水平分別為 50mGy、35mGy 和 25mGy,0 - 1 歲兒童患者胸部和頭部診斷參考水平為 23mGy 和 25mGy,10 歲兒童患者胸部和頭部診斷參考水平為 26mGy 和28mGy。《防護要求》提出,CT 工作人員應在滿足診斷需要的同時,盡可能減少受檢者所受照射劑量。在開展 CT 檢查時,做好非檢查部位的防護,嚴格控制對診斷要求之外部位的掃描。要禁止用成人的輻射劑量評估標準來評估兒童的輻射劑量。
CT 劑量指數(CT Dose Index, CTDI)
CTDI 是指在 CT 檢查中,受檢者接收的射線平面內的輻射劑量,一般是用 16cm(代表頭部和四肢)和 32cm(代表體部)的圓柱狀的充水體模進行測量(單位:mGy),1981 年首次由 Shope 提出后,先后被 FDA、IEC、CEC、IAEA 等多個權威組織所定義并采用,是目前國際上應用最廣泛的一種 CT 劑量指標,我國國家標準亦采用此概念。
目前國際上對 CT 劑量的表征量和測量方法(包括模體種類)未有一致意見,ICRP 亦指出為避免混淆,應明確各種 CTDI 定義的區別。
目前公認的 CTDI 有以下三個,三個指數并不直接表征各種 CT 掃描所致受檢者的劑量,但與受檢者劑量密切相關。與吸收劑量有相同的量綱,以毫戈瑞(mGy)為單位。
1、CT 劑量指數 100(CTDI 100 )
CTDI 100 是迄今廣泛應用的最基本的反映 CT 掃描劑量特征的表征量,可用于統一比較 CT 機性能。其定義為:CT 旋轉一周,將平行與旋轉軸(z 軸,即垂直于斷層平面)的劑量分布 D (z) 沿 Z 軸從 -50mm 到 +50mm積分,除以層厚 T 與掃描斷層數 N 的乘積之商。即:
CTDI 100 可用熱釋光探測器(TLD),在專用的 TLD 插件中進行各點劑量分布的測量,進而得出劑量分布曲線 D (z),再依劑量分布曲線的半高寬(Full Width at Half Maximum,FWHM)通過擬合計算求得CTDI。CTDI 100 采用積分區間從 -50mm 到 +50mm,可用有效長度正好為 100mm 的筆形電離室在通用標準劑量模體中方便地測量到,從而方便進行 CT 機的驗收與經常性的質量控制檢測等。
CTDI 100 這個最基本的表征量反映的是在標準甲基丙烯酸甲酯模體中測得某點空氣中沉積的 X 射線能量。
2、加權 CT 劑量指數(CTDI W )
由于在同一個模體中不同位置的輻射劑量有所區別,因此為了更好的表達整體的輻射劑量水平,需要引入加權 CT 劑量指數(CTDI W )的概念,其可以準確反映掃描平面中的平均劑量。
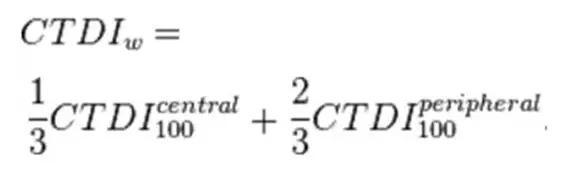
CTDI 100 (中心)為在模體中心位置上的測量值;CTDI 100 (外周)表示在模體周邊四個不同位置上(至少以 90°為間隔的模體表面下 10mm 處)測量值的平均值。
目前普遍采用的與有效長度 100mm 筆形電離室檢測儀器配套的標準有機玻璃劑量模體,分頭部模體(直徑160mm)與軀干模體(直徑 320mm)兩種,均呈長度為140mm 的圓柱體狀,模體中心及其四周表面下 10mm 處都有專用的檢測電離室插孔(該孔不測量時即插入組織等效的有機玻璃棒)。
加權 CT 劑量指數(CTDI w )已被選來作為 CT 診斷醫療照射的指導(參考)水平的表征量之一。可以反映多層連續掃描的平均劑量(pitch=1 時),但對于不連續的多層掃描, CTDI w 不能準確反映其平均劑量。
3、容積 CT 劑量指數(CTDI vol )
螺旋 CT 問世后,CTDI w 已經不能準確表征輻射劑量的水平,需要考慮螺距對掃描劑量的影響:
CT 螺距(因子)=Δd / N·T
Δ d 為 X 射線管每旋轉一周檢查床移動的距離;
N 為一次旋轉掃描產生的斷層數;
T 為掃描層厚
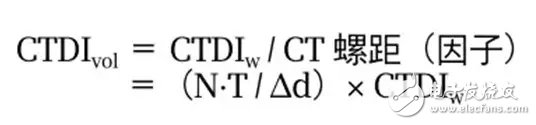
容積 CT 劑量指數 CTDI vol 反映整個掃描容積中的平均劑量。這也是我們的劑量報告表格中與劑量直接相關的第一個參數。
小結
容積 CT 劑量指數 CTDI vol 可由加權 CT 劑量指數 CTDI w 求得,而 CTDI w 則是劑量模體中心位置與周邊四個不同位置 CTDI 100 測量值的加權結果。因此:
CTDI 100 反映的是 CT 標準測量模體中某一點所沉積的 X射線能量;
CTDI w 描述 CT 所掃描某一斷層平面上的平均劑量狀況;
CTDI vol 是描述多排(層)螺旋 CT 在整個掃描容積范圍內的平均輻射劑量。
劑量長度乘積 DLP
DLP 用來評價受檢者一次完整 CT 掃描的總的輻射劑量。對于序列掃描 DLP(單位:mGy·cm),可以表述為:
DLP=i∑nCTDIw·nT·N·C
i 為 X-CT 掃描序列數;
N 為旋轉圈數;
nT 為每旋轉一圈的標稱限束準直寬度(cm);
C 為 X 射線管每旋轉一周的管電流與曝光時間之積(mAs);
nCTDI w 則表示與所用管電壓和總標稱限束準直寬度相對應的歸一的加權 CT 劑量指數(mGy·mA -1 ·s -1 )。
對于螺旋掃描 DLP 可方便地表達為:
DLP=CTDI vol × L
CTDI vol 為多排(層)螺旋 CT 掃描的容積 CT 劑量指數;
L 為沿 Z 軸的掃描長度。
有效劑量D:
在獲得累計輻射劑量之后,這個參數還不是最終患者接受的輻射劑量,受檢者的輻射劑量終將落實到有關各組織或器官的吸收劑量(D),組織或器官的吸收劑量是 X射線積在受檢者單位質量組織或器官里的能量。
單位 : Gy, 1Gy=1 焦爾· 千克 -1 (J·kg -1 )100c Gy=100rad
組織或器官的吸收劑量的嚴格定義是物理意義上的點量,即吸收劑量是指致電離輻射授予某一體積元內物質的平均能量除以該體積元內物質的質量而得的商。即:D=dε / dm
組織或器官的吸收劑量是最完整地表征受檢者所接受的X 射線照射的量,然而大多數情況下是不可能直接測量的,通過體模模擬研究可以解決:
用仿真人體模型,借助 TLD 和其它發光劑量計等探測器,測量受檢者組織或器官的吸收劑量及其分布,采用蒙特卡羅(Monte Carlo)方法運算,估算組織或器官的吸收劑量。
吸收劑量的生物效應決定于射線的種類和照射條件。如相同的吸收劑量,α射線對生物體危害比 X 線大 20 倍。在輻射防護中,將個人或集體實際接收的或可能接收的吸收劑量根據組織生物效應加權修正,經修正后的吸收劑量在放射防護中稱為當量劑量。
當量劑量的單位與吸收劑量一樣,即焦爾· 千克 -1 (J·kg -1 ),專名是 Sv,
1Sv=1J·kg-1 (=1Gy)
比較不同類型放射學檢查的相對電離輻射風險,并且考慮到不同組織或器官的不同輻射敏感性時,采用以希沃特(Sivert, Sv)為單位的有效劑量 E 來表征。全身有效劑量是一個反映非均勻照射歸一到全身照射危險度的劑量參數。
有效劑量(Effective Dose)專指當所考慮的效應是隨機性效應(例如輻射誘發的癌癥等)時,在全身非均勻照射的情況下,人體所有組織或器官的當量劑量的加權總和。即:
E=∑WT·HT
HT 為組織或器官 T 所受的當量劑量;WT 為 T 的組織權重因子。
有效劑量是器官和 / 或組織的當量劑量按各組織權重因子加權之和。
螺旋 CT 的有效劑量
利用 CTDI vol 及其掃描長度 L 計算出劑量長度乘積 DLP,再乘以特定的轉換系數 k 來估計出有效劑量 E:
E=k·DLP
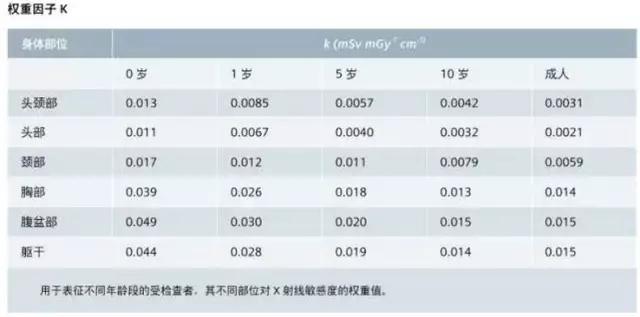
轉換系數 k(mSv·mGy -1 ·cm -1 ) 與檢查部位有關。
同一個體的不同部位對相同輻射劑量的敏感程度不同,具體表現為 K 值的不同。K 值是不同部位的歸一化有效劑量權重因子。同一解剖部位,年齡越大,K 值越小;同一年齡段個體的頭頸部 K 值小于腹、盆部。另外不同器官對射線的敏感性不同,敏感器官包括眼晶體、甲狀腺、乳房、生殖腺和造血系統等。在受到不必要的或過量的放射線照射時,人體發生白內障、甲狀腺癌及乳腺癌的概率會增加。
體型特異性掃描劑量評估(Size-Specific Dose Estimates, SSDE)
以上這些評估方法主要是根據模體測量的結果進行推測,由于實際患者的體型并非圓柱體,且密度有有差別,因此使用上述方法對于準確反映患者接受的輻射劑量會存在誤差。2011 年,美國醫學物理家協會(American Association of Physicists in Medicine, AAPM) 提出了體型特異性掃描劑量評估(Size-Specific Dose Estimates, SSDE)的方法。
SSDE 計算了有效直徑(Effectivediameter, ED)的概念,指假設被掃描患者有一個圓形的橫截面,沿著其頭足方向的某一個給定位置處的直徑。雖然體部的某些部位有近似的圓截面,但大部分位置不是。因此有效直徑可以被認為是與患者體部橫截面面積相等的圓的直徑。SSDE 指經過患者體型校正的患者接受的 CT 劑量估算值,是基于 CT 操作界面上顯示的容積 CT 劑量指數 CTDI vol 通過體型相關轉換系數得到的。相對于上述評估方法,SSDE 相對準確,不過 SSDE 估算值與患者接受輻射的真實值之間,仍有一定的差距。
在 CT 檢查中可使用防護圍脖、眼罩和乳腺表面屏蔽等進行防護。在設置掃描參數的時候,要時刻注意 ALARA原則,ALARA 原則是全世界醫學物理輻射安全計劃的指導原則,和持續地、科學地審視劑量和成像質量之間的聯系以不斷促進低劑量、高質量的成像技術發展的主要動力。總之,表面屏蔽法和前置濾線器方法均可與其他降低劑量的方法聯合應用,如減小掃描覆蓋范圍、管電壓調節、管電流調節、縮短掃描時間、迭代算法等技術,進一步降低敏感器官所受輻射劑量。
-
探測器
+關注
關注
14文章
2619瀏覽量
72913 -
輻射
+關注
關注
1文章
596瀏覽量
36309
發布評論請先 登錄
相關推薦
反熔絲FPGA器件γ劑量率輻射效應規律探討
細說輻射效應(連載1)
高速ADC的幾種輻射效應
【小熊派IOT開發板試用連載】環境輻射劑量監測設備設計
核輻射劑量場實時成像測量系統的研究
philips用于醫療現場的X線輻射劑量儀
星光iDose4技術飛速發展 臨床應用優勢顯著

關于MSP430的多探頭核輻射劑量率儀研制
GE醫療集團發布 世界首款寶石能譜CT 降低60%輻射
有方自主研發低劑量成像核心算法Pirox
個人輻射劑量儀的特點你了解嗎
光子計數:顛覆CT檢查的前沿技術





 如何計算CT有效輻射劑量
如何計算CT有效輻射劑量










評論